张佳东医生的科普号
- 精选 谈糖尿病足的预防
糖尿病足是指糖尿病患者由于并发下肢神经病变及不同程度周围血管病变而导致的足部感染、足部溃疡和/或深部组织破坏。糖尿病足的发生主要与糖尿病下肢血管病变、周围神经病变、足部感染及损伤有关。糖尿病足是糖尿病患者最为严重、花费最大的慢性并发症,不仅严重影响糖尿病患者的生活质量,有的患者甚至因此而截肢。值得庆幸的是,49%-85%的截肢是可以预防的,因此早期预防糖尿病足意义重大。那么,在日常生活中糖尿病患者如何早期发现、早期预防糖尿病足以减少足部坏死甚至截肢的严重后果呢?除了良好的血糖、血压、血脂等糖尿病足危险因素控制外,关键是要做到以下几点:一.早期识别高危足所谓高危足是指将来有极大几率可能发生糖尿病足的一些特征性表现。1. 并发糖尿病周围神经病变,特别是下肢神经病变导致下肢感觉迟钝或消失的患者。由于缺乏神经的条件反射保护,容易造成各种足部损伤从而诱发糖尿病足。2. 并发糖尿病周围血管病变,特别是糖尿病下肢血管病变导致下肢动脉狭窄甚至闭塞的患者。由于血管狭窄或闭塞因此容易造成足部缺血而诱发糖尿病足。3. 并发糖尿病其他慢性并发症如糖尿病肾病尤其是透析患者、糖尿病视网膜病变尤其是造成视力障碍的患者。4. 吸烟的糖尿病患者,吸烟容易造成糖尿病大血管损伤,加重足部缺血而出现糖尿病足。5. 足部有畸形、胼胝(老茧)的患者。6. 以前进行过截肢手术或有过足部溃疡史的患者。7. 血糖控制差的糖尿病患者。二.定期进行足部尤其是高危足的检查全面的足部检查包括:1.详细的病史询问。包括既往是否发生过足部溃疡甚至截肢,是否有不好的生活习惯如赤脚走路、热水泡脚等。2.糖尿病神经病变检查。包括询问患者是否有神经病变的症状如下肢麻木、针刺样感觉、疼痛等,可以用相应的器械检查足的压力觉、振动觉、定位觉、触觉、痛觉以及跟腱反射等以判断有无神经病变的存在。另外,四肢肌电图的检查可以进一步明确是否存在糖尿病神经病变。3.糖尿病大血管病变检查。询问患者是否有双下肢静息痛、间歇性跛行等下肢缺血症状,触摸患者足背动脉、胫后动脉的搏动是否减弱甚至消失等,器械检查可以根据患者病情选择踝肱动脉压比(ABI)、血管B 超、磁共振血管显像(MRA)、CT血管显像(CTA)、数字减影血管造影(DSA)等以了解患者血管状态,血管是否存在狭窄、闭塞等。4.足部皮肤及关节检查。体检时需要对皮肤温度、颜色、溃疡、胼胝、开裂等进行仔细检查,寻找是否存在不易发现的足部创伤等。仔细检查足部是否存在关节畸形如鹰爪趾、榔头趾、骨性突起等。5.鞋袜的检查。除了足部检查外,鞋袜的检查也十分重要,通过检查可以发现潜在的危险从而避免足的损伤。鞋袜检查包括鞋袜里面和外面的检查,应该仔细检查患者所穿鞋袜的大小、质地、硬度、松紧程度等,对不适合穿着的鞋袜要及时更换。三.选择合适的鞋袜选择鞋袜不当易引起脚部畸形、增加溃疡,是造成足部溃疡的主要原因之一,因此日常生活中糖尿病患者应穿用合适的鞋袜。1. 应该选择柔软舒适的布鞋、软皮鞋和运动鞋,不要选用硬皮鞋、塑料鞋;2.鞋的内部应比足大l-2cm,鞋内部的宽度应与跖趾关节处足的宽度一致,高度应使足趾有一定空间,应使脚趾能够伸直;3.买鞋时间最好选择在下午或晚上,因为经过一天的活动,双脚会有一定的肿胀,要两只脚穿着袜子同时试穿;4. 穿鞋前要检查鞋里是否存在粗糙的接缝或异物;5. 如果存在足部畸形或足部受压的表现如充血等,患者应到制鞋处制作特殊的鞋子包括鞋垫和矫形器。6.对于袜子的选择应该穿松紧适中、内无接缝的棉袜;袜子应该柔软、合脚、透气性好,吸水性好;不要穿缝补过的袜子和袜口过紧的袜子以免磨破足趾、影响足部血流。四. 日常生活中的注意要点糖尿病患者尤其是高危足的患者在日常生活中要注意以下几点:1.不要吸烟,已经吸烟者一定要戒烟。已有研究证实,吸烟是糖尿病血管病变发生的一个独立危险因素,吸烟者比不吸烟者更加容易发生糖尿病足,因此一定要戒除。2.每天进行足的自我检查。除了定期到医院进行足部检查外,糖尿病患者还应该每天进行足的自我检查,可在清洁足部后观察双足包括足底有无红肿、水疱、伤口、裂口以及其他创伤等,以早期发现糖尿病足的隐患,及早到医院诊治,避免病情加重。3.避免足部烫伤、保持足部润滑。由于糖尿病神经病变导致感觉迟钝,糖尿病患者对温度的感觉不敏感,容易造成烫伤从而诱发糖尿病足的发生,因此冬天脚部取暖时避免使用热水袋、热水壶等。洗脚时水温要适中,一般不要超过37度,洗之前可以简单地用手或肘测试水温,如果用温度计则更好;洗脚时间不宜太长,10分钟左右即可;洗脚后应用干净、柔软、吸水性好的毛巾将脚轻轻擦干,趾间缝处也要轻柔擦干,忌用毛质粗硬的毛巾以免损伤足;毛巾最好为白色,以便及时发现是否有血迹或者脓迹。糖尿病患者由于泌汗神经损伤致出汗减少,容易导致足部皮肤干燥,从而造成足部皲裂,并可进一步形成溃疡,继发感染。可以在清洁双脚后使用适当的润滑剂或乳膏以保持足部皮肤润滑,但不要在脚趾间应用。4.正确处理鸡眼、老茧及足癣。不要自行用剪刀或在浴室里处理鸡眼及老茧,也不要用化学药物、强的腐蚀液治疗,应去医院找专业人员处理。如果有足癣要及时治疗,以免足癣诱发足部感染。5.正确修剪趾甲。趾甲不要剪得过深或过短,否则易引起甲沟炎;应横剪趾甲,不要将趾甲的边缘修成圆形或有角度,否则容易损伤甲沟皮肤,造成感染。6. 戒除不良的穿鞋习惯,避免赤足在室内外行走或赤足穿鞋,减少足损伤的发生。
张佳东 主治医师 山东大学第二医院 手外科/足踝外科961人已读 - 论文精选 多重耐药菌的治疗
对付多重耐药菌 抗菌药物可以超说明书使用了 哌拉西林环丙沙星亚胺培南 多重耐药菌是临床感染中最头痛的问题,虽然现有不少对付多重耐药菌的药物,但是临床中发现不少情况下按药品说明书使用效果并不理想,而有时超说明书用药的确是有效果的,但必须自己承担用药的风险,然而,随着《抗菌药物超说明书用法专家共识》的出台,面对多重耐药菌引起的重症感染,临床医生终于可以名正言顺地超说明书用药了。文末有惊喜:《超药品说明书用药目录(2016年版)》的下载链接。 下面我们来看看哪些抗菌药物如何超说明书使用: 1. 亚胺培南/西司他丁 超用法 (1)MIC = 4 mg/L 致病菌引起的呼吸机相关性肺炎(VAP):亚胺培南 1 g,1 次/6 h,延长滴注时间至 2 h 可增加疗效(B 级); (2)鲍曼不动杆菌和铜绿假单胞菌感染:对于一些敏感性下降的菌株(MIC 4~16 mg/L),延长亚胺培南的静脉滴注时间,如每次静脉滴注时间延长至 2~3 h,可使 T>MIC 延长(B 级)。 2. 美罗培南 超剂量:对于非脑膜炎患者亦可加大给药剂量,如对医院获得性肺炎、中性粒细胞降低患者感染及败血症可增加至 2 g,1 次/8 h。 超用法:鲍曼不动杆菌和铜绿假单胞菌感染:对于一些敏感性下降的菌株(MIC 4~16 mg/L),延长美罗培南的静脉滴注时间,需持续静脉输注 1~4 h,以保证给药间隔时血药浓度维持在 MIC 以上(C 级)。 3. 舒巴坦 适应证:对多重耐药鲍曼不动杆菌(MDR-AB)、广泛耐药鲍曼不动杆菌(XDR-AB)、全耐药鲍曼不动杆菌(PDR-AB)感染。 超用法:可增加至 6.0~8.0 g/d,分 3~4 次给药(C 级),每次持续 1 h 静脉滴注。 4. 哌拉西林/他唑巴坦 适应证:铜绿假单胞菌感染。 超用法:延长滴注时间,每次持续 3~4 h 静脉滴注。 5. 左氧氟沙星 适应证:存在铜绿假单胞菌感染风险的重症社区获得性肺炎患者。 超用法:高剂量左氧氟沙星(替代环丙沙星),750 mg/d 或 500 mg/次,2 次/d(A 级)。 6. 多黏菌素 超用法 (1)治疗囊性纤维化(CF)患者下呼吸道慢性铜绿假单胞菌感染:采用多黏菌素干粉(25~160 mg/d,分 2 次吸入)或喷雾吸入; (2)治疗非 CF 支气管扩张患者下呼吸道慢性铜绿假单胞菌感染:采用多黏菌素 E 注射剂(100 万 IU/次,1 次/12 h,持续 6 个月)或多黏菌素干粉吸入; (3)治疗泛耐药革兰阴性菌所致医院获得性肺炎/呼吸机相关性肺炎(HAP/VAP):多黏菌素 E 注射剂吸入治疗(5 万 IU/次,1 次/8 h)与其他敏感抗生素联合治疗,目前不推荐单独使用。 超剂量:治疗泛耐药革兰阴性菌感染:多黏菌素 B 首剂加倍至 300 mg,随后 150 mg,1 次/12 h 可获得 82% 的临床治愈率(C级)。 7. 万古霉素 适应证:金黄色葡萄球菌所致菌血症、心内膜炎、骨髓炎、脑膜炎和医院获得性肺炎等复杂性感染。 超剂量:推荐万古霉素的血药谷浓度需达 15~20 mg/kg。为了迅速达到以上目标血药浓度,重症患者可考虑应用 25~30 mg/kg 的负荷剂量(A 级)。 8. 替考拉宁 超剂量 (1)国外说明书推荐的替考拉宁给药方案为治疗首日给药 2 次,次日起每日给药 1 次,根据感染类型,1 次剂量可为 400~800 mg 或 6~12 mg/kg(A 级)。 (2)MRSA 感染:前 48 h 可给予 600 mg,1 次/12 h,维持量 400 mg,1 次/24 h。 9. 达托霉素 超剂量:对于持续性 MRSA 菌血症和万古霉素治疗失败的患者,如果药敏试验提示对达托霉素敏感,可考虑用高剂量的达托霉素 (10 mg·kg-1·d-1)联合其他抗菌药物来治疗(B 级)。 10. 多西环素、米诺环素 超适应证 (1)鲍曼不动杆菌感染:多西环素可与其他抗菌药物如头孢哌酮/舒巴坦等联合治疗(C 级);米诺环素针剂用于敏感不动杆菌属细菌感染的治疗(A 级); (2)嗜麦芽窄食单胞菌感染:多西环素或米诺环素 100 mg/次,1 次/12 h,静脉滴注或口服(C 级)。 11. 替加环素 超适应证:2008 年亚太 HAP 专家共识将其推荐作为院内获得性肺炎(HAP)中 MDR 不动杆菌和产超广谱 β-内酰胺酶(ESBL)肠杆菌科细菌的一线用药,MRSA 感染的二线用药(C 级);还可用于继发性菌血症、糖尿病足感染伴骨髓炎。 超用法 (1)用量:可增至素 75~100 mg/次,1 次/12 h; (2)疗程:治疗糖尿病足时可延长至 28 d,伴有骨髓炎时可以延长至 42 d。 12. 利奈唑胺 超适应证: (1)社区获得性 MRSA(CA-MRSA)肺炎和健康护理相关性 MRSA(HCA-MRSA)肺炎(A 级); (2)MRSA 骨髓炎(B 级); (3)MRSA 所致中枢神经系统感染(B 级); (4)持续性 MRSA 菌血症(C 级)。 13. 磷霉素 超用法:磷霉素/妥布霉素联合雾化吸入制剂 (80/20 mg) 连续 28 d 吸入治疗囊性纤维化(CF)患者下呼吸道铜绿假单胞菌慢性感染。 14. 利福平 超适应证:广泛耐药鲍曼不动杆菌(XDRAB)感染可采用三药联合方案:亚胺培南、利福平及多黏菌素/妥布霉素(C 级)。 15. 磺胺甲嗯唑(SMX/TMP) 超适应证 (1)MRSA 感染:通常与其他药物联合应用。一般推荐治疗 MRSA 单纯尿路和皮肤软组织感染,而不建议在感染性心内膜炎/菌血症时使用(B 级)。其他的 RCT 研究结果表明,SMX/TMP 可预防严重烧伤患者 MRSA 肺炎的发生, MRSA 脓肿的复发,对 MRSA 的皮肤软组织感染有效(B 级)。 (2)嗜麦芽窄食单胞菌感染。 参考文献 1. 中国医药教育协会感染疾病专业委员会. 中华结核和呼吸杂志编辑委员会. 中国药学会药物临床评价研究专业委员会. 抗菌药物超说明书用法专家共识 [Z]. 中华结核和呼吸杂志 2015(6). 2. Tacconelli E1, Cataldo MA, Albanese A, etal. Vancomycin versus cefazolin prophylaxis for cerebrospinal shunt placement in a hospital with a high prevalence of meticillin-resistant Staphylococcus aureus. J Hosp Infect. 2008 Aug;69(4):337-44. 获得方式:将本文用电脑打开,然后点击这里->>《超药品说明书用药目录(2016年版)》
张佳东 主治医师 山东大学第二医院 手外科/足踝外科2.1万人已读 - 论文精选 胰岛素起始治疗
二甲双胍降糖药胰岛素 胰岛素的起始治疗 胰岛素起始治疗主要有三种方案,分别介绍如下: 1. 基础胰岛素+口服降糖药 基础胰岛素(包括中效胰岛素及长效胰岛素类似物)起始剂量为 0.2U/(kg·d),睡前注射,根据空腹血糖水平调整胰岛素用量。可与各类口服降糖药(包括胰岛素促泌剂)联用。 2. 预混胰岛素(或预混胰岛素类似物) 预混胰岛素起始剂量一般为 0.2~0.4U/(kg·d),按 1﹕1 的比例分配于早、晚餐前。根据早餐后及晚餐前血糖调整早餐前胰岛素剂量,根据晚餐后及空腹血糖调整晚餐前胰岛素剂量。该方案原则上不与胰岛素促泌剂联用。 3.「三短一长」胰岛素强化治疗方案 即三餐前注射短效胰岛素,睡前注射中、长效胰岛素,该方案主要适用于 1 型糖尿病以及空腹血糖>11.1 mmol/L、Hba1c>9% 的新诊断的 2 型糖尿病患者。使用该方案,原则上不再服用胰岛素促泌剂。 胰岛素的剂量调整 一开始打胰岛素,很难做到一步到位。如果在饮食、运动和情绪基本稳定的前提下,血糖达不到预期的控制目标,就需要根据患者全天血糖(包括空腹、三餐前及餐后两小时、睡前、凌晨 3 点的血糖)的监测情况,每 3~5 天调整一次胰岛素剂量,直至血糖控制达标为止。 血糖 对应的胰岛素 早餐后 早餐前短效胰岛素 午餐后 午餐前短效胰岛素, 或早餐前的中效及预混胰岛素 晚餐后 晚餐前短效胰岛素 午夜及清晨空腹 晚餐或睡前的中、长效胰岛素 临床上,通常是根据空腹血糖水平来调整「基础胰岛素(即中、长效胰岛素、)」的剂量,根据餐后 2 小时的血糖来调整「餐时胰岛素(即短效胰岛素及其类似物)」的剂量,同时还要结合饮食及运动情况,有时,为了避免低血糖的发生,还要将下一餐的餐前血糖值考虑在内。 1. 如果早晨空腹血糖>7.0 mmoI/L,在排除夜间低血糖所引起的「苏木杰反应」后,血糖每增高 1.0 mmoI/L,需增加晚餐前或睡前胰岛素 1 个单位;空腹血糖在 5.0~7.0 mmol/L 时不增不减;空腹血糖在 3.0~5.0 mmol/L 时,晚餐前或睡前胰岛素应减少 2~4 单位; 2. 餐后血糖控制不佳要相应增加餐前短效胰岛素的剂量。餐后 2 小时血糖>10.0 mmol/L 后,血糖每增高 2.0 mmol/L 胰岛素增加 1 个单位,但一次加量不要超过 6 单位。也可联合口服降糖药物(如α-糖苷酶抑制剂或二甲双胍等),并注意餐后适当运动和少吃多餐。 3. 晚餐前血糖控制不佳可考虑增加早餐前中效胰岛素的剂量。 在调整胰岛素时,有三点需要注意: (1)一定要在患者饮食、运动以及情绪保持相对稳定的前提下调整胰岛素的剂量。 (2)两次调整的间隔时间不宜太短,每次调整幅度不宜过大,以防出现严重低血糖或使血糖大幅波动。 (3)当患者出现高血糖或低血糖时,不要只想到调整胰岛素的用量,而应详细分析有无干扰糖代谢的其它因素(如药物因素、睡眠因素、感染因素等等),一旦发现应尽快祛除,而胰岛素用量未必需要调整。
张佳东 主治医师 山东大学第二医院 手外科/足踝外科2276人已读 - 典型病例 糖尿病足,糖尿病患者的噩梦
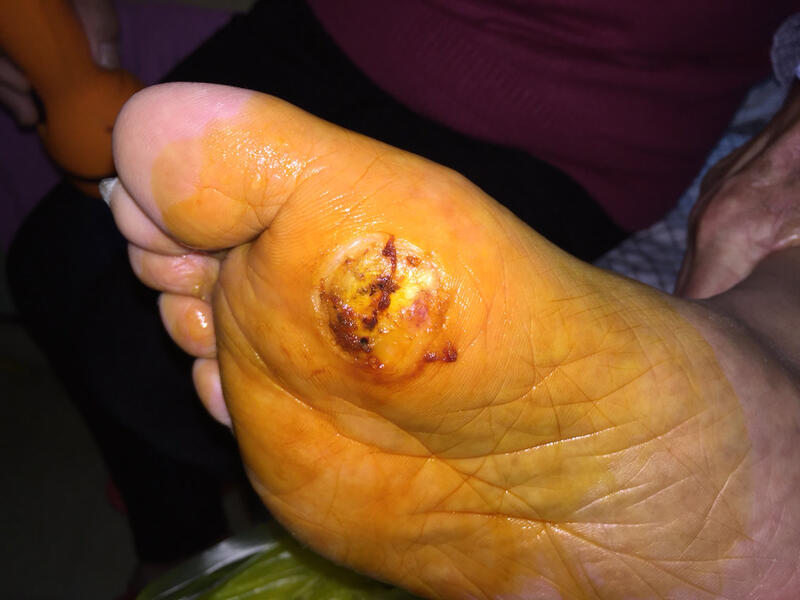 张佳东 主治医师 山东大学第二医院 手外科/足踝外科997人已读
张佳东 主治医师 山东大学第二医院 手外科/足踝外科997人已读 - 典型病例 小皮瓣,精细的移植手术
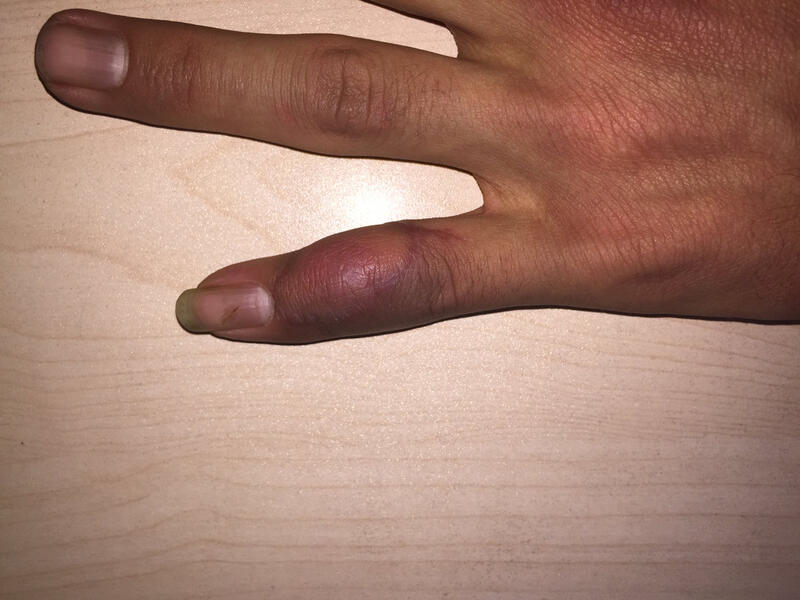 张佳东 主治医师 山东大学第二医院 手外科/足踝外科1311人已读
张佳东 主治医师 山东大学第二医院 手外科/足踝外科1311人已读
加入的其他科普号





